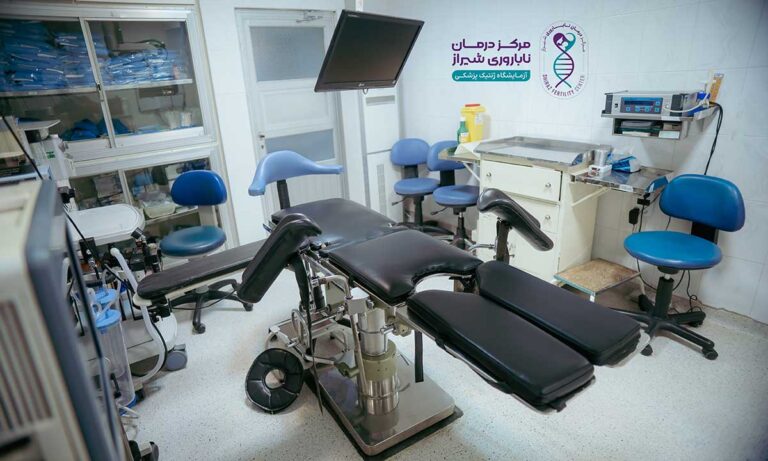
مرکز باروری شیراز که در سال 1372 تاسیس شد، یک موسسه پیشرو در شیراز، ایران است که به ارائه خدمات جامع درمان ناباروری اختصاص دارد. این مرکز با بیش از 30 سال تجربه، به دلیل موفقیت های چشمگیر و تعهد خود برای کمک به زوج ها در رسیدن به رویای پدر و مادر شدن شهرت یافته است.
مروری بر مرکز باروری شیراز
تاریخ و رسالت
مرکز باروری شیراز فعالیت خود را در استان فارس آغاز کرد و از آن زمان تاکنون خدمات خود را به مناطق جنوبی ایران گسترش داده است. ماموریت این مرکز تضمین تولد کودکان سالم و بدون اختلال است که باعث شادی خانواده ها می شود. این هدف با ادغام آزمایشگاه های پیشرفته ژنتیک پزشکی و فناوری های پیشرفته پشتیبانی می شود.
امکانات و فناوری
این مرکز مجهز به تجهیزات پزشکی روز دنیا است و از جدیدترین تکنیک های فناوری کمک باروری (ART) استفاده می کند. این تعهد به نوسازی به مرکز باروری شیراز اجازه می دهد تا مراقبت های باکیفیت و مطابق با استانداردهای بین المللی ارائه دهد.
خدمات
مرکز باروری شیراز طیف وسیعی از خدمات از جمله:
- لقاح آزمایشگاهی (IVF): روشی پرکاربرد برای کمک به زوجهای مبتلا به ناباروری.
- تزریق داخل سیتوپلاسمی اسپرم (ICSI): یک روش تخصصی IVF که در آن یک اسپرم منفرد مستقیماً به تخمک تزریق می شود.
- اهدای تخمک و اسپرم: کمک به زوج هایی که ممکن است به گامت اهدایی نیاز داشته باشند.
- جراحی های لاپاراسکوپی: روش های جراحی کم تهاجمی برای مسائل مختلف تولید مثل.
- خدمات آزمایش ژنتیک: از جمله تشخیص ژنتیکی قبل از لانه گزینی (PGD) برای غربالگری جنین ها از نظر شرایط ژنتیکی.
- حفظ باروری: گزینه هایی برای افرادی که به دنبال حفظ باروری خود برای استفاده در آینده هستند.
تیم متخصص
این مرکز دارای تیمی از متخصصان بسیار ماهر، از جمله متخصصان زنان و زایمان، جنین شناسی و ژنتیک است. این مرکز تحت رهبری دکتر سیروس رستمی، هزاران بیمار را با موفقیت درمان کرده است و به پیشرفت های درمانی باروری در ایران کمک شایانی کرده است.
نرخ های موفقیت
مرکز باروری شیراز میزان موفقیت قابل رقابت با استانداردهای بین المللی را گزارش می دهد. میزان موفقیت کلی IVF بر اساس عوامل متعددی از جمله سن زن و پروتکل های درمانی خاص متفاوت است. به عنوان مثال:
- میزان موفقیت زنان زیر 35 سال تقریباً 32 درصد است.
- میزان موفقیت زنان 35 تا 37 ساله حدود 25 درصد است.
- این میزان با افزایش سن کاهش می یابد و زنان بالای 44 سال حدود 4 درصد شانس دارند.
مراقبت از بیمار بین المللی
مرکز باروری شیراز متعهد به ارائه خدمات به بیماران داخلی و خارجی می باشد. این موسسه در زمینه ترتیبات سفر، اقامت و خدمات ترجمه کمک می کند تا اطمینان حاصل شود که بیماران خارجی در طول سفر درمان خود از حمایت جامع برخوردار می شوند.
مکان و اطلاعات تماس
مرکز باروری شیراز در بیمارستان مادر و کودک غدیر در شهرک گلشن شیراز واقع شده است. این مرکز به منظور ایجاد محیطی راحت برای بیماران تحت درمان طراحی شده است. آدرس: شیراز، شهرک گلوشان، بیمارستان مادر و کودک غدیر تلفن: +987132279701
مرکز باروری شیراز به عنوان یک مقصد برتر برای درمان ناباروری در ایران برجسته است. تعهد آن به استفاده از تکنیکهای پیشرفته پزشکی در کنار رویکردی دلسوزانه برای مراقبت از بیمار، آن را به انتخابی قابل اعتماد برای زوجهایی که به دنبال کمک با چالشهای باروری هستند تبدیل میکند. این مرکز با تیم مجرب و تعهد خود برای دستیابی به نتایج موفق، همچنان به انجام ماموریت خود در ایجاد امید و شادی برای خانواده ها ادامه می دهد.